2025/3/24公開 著者:前田圭介
低栄養(malnutrition)は入院患者や外来患者、高齢者施設の入所者など様々な場面で患者に悪影響を及ぼし、治療効果の低下や合併症リスクの増加を通じて臨床転帰の悪化と密接に関連します。しかし、これまで国際的に統一された低栄養の診断基準がなく、国や地域ごとの基準の差異が研究や対策の妨げとなっていました。
この問題を解決するために世界各国の主要な臨床栄養関連学会が協力して策定したのがGLIM基準(Global Leadership Initiative on Malnutrition)です。2018年に提唱された成人の低栄養診断基準で、従来の摂取不足による低栄養に加えて疾患に関連する低栄養も考慮した、世界共通の評価基準として位置付けられています。
このGLIM基準の構成要素と臨床での活用方法について、初心者から中級者の医療従事者向けに分かりやすく解説します。
※主要な栄養関連学会とは、ESPEN, ASPEN, PENSA, FELANPEです。

GLIM基準の構成
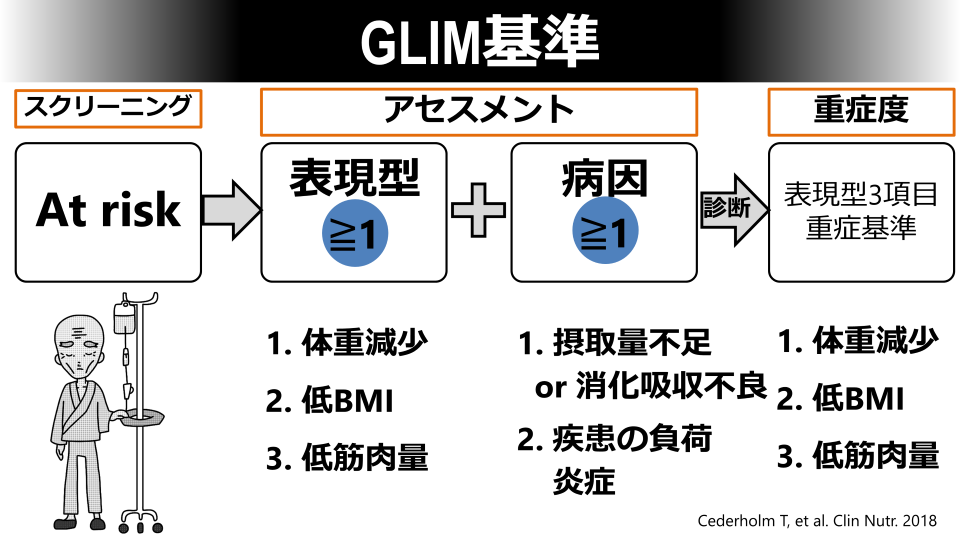
GLIM基準は低栄養を診断するための三段階アプローチを特徴としています。
まず第1段階でスクリーニング(栄養リスクのふるい分け)を行い、低栄養のリスクが高い患者を抽出します。続いて第2段階で抽出された患者(スクリーニング陽性患者)に対し5項目のアセスメントで診断を行い、低栄養かどうかを診断します。低栄養と診断された場合は、第3段階として重症度分類に進みます。スクリーニング➡アセスメントと診断➡重症度判定という流れです。
診断に用いるアセスメント項目は表現型(phenotypic)3項目と病因(etiologic)2項目の計5項目で構成され、それぞれのカテゴリーから少なくとも1項目ずつ該当する場合に低栄養と診断します。表現型1項目以上、病因1項目以上が該当(異常)すると低栄養です。
低栄養と診断後は、表現型項目の程度に基づいて中等度または重度の低栄養かを重症度判定します。
このようにGLIM基準は、スクリーニングからアセスメント・診断・重症度分類まで一貫した流れを提供する枠組みになっています。
スクリーニングツール
栄養スクリーニングでは、検証済みのツールを用いて全患者を評価し、低栄養リスクの有無を確認します。GLIM基準では特定の方法に限定せず、各現場で利用可能な信頼性の高いスクリーニングツールを使用できます。検証済みとは、信頼性・再現性(誰がやっても似た結果になる)と妥当性(測るべきものをみている)が検証済みであることを指しています。勝手に項目を追加・変更したツールは検証されていないツールですので、使用を控え、かならず検証済みのツールを用いるように配慮します。
代表的なツールとして、MUST(Malnutrition Universal Screening Tool)、NRS-2002(Nutrition Risk Screening 2002)、MNA-SF(Mini Nutritional Assessment-Short Form)などが挙げられます。それぞれ多少異なりますが、体重やBMIの評価、最近の体重減少の有無、食事摂取量の減少、疾患の重症度などを組み合わせてリスク判定する検証済みのスクリーニングツールです。
MUSTは汎用性が高く外来から入院まで幅広く用いられ、NRS-2002は入院患者での疾病重症度も考慮したツールとしてESPEN(欧州臨床栄養代謝学会)ガイドラインで推奨されています。構造化された実践的RCTで採用が最も多いのはNRS-2002です。一方、MNA-SFは高齢者の栄養スクリーニングに特化しており、簡便な質問で短時間に評価できる点が利点です。MNA-SFは許可の関係で内容を改変なく提示しなくてはならないですので、本ページには詳細を提示することを控えています(Web検索で容易に見つけることができますので、各自検索をお願いします)。
現場では患者の対象集団や利用しやすさに応じて適切なツールを選択します。スクリーニングの結果、低栄養リスクありと判断された場合に次の評価ステップ(GLIM診断基準の適用)へ進みます。
※低栄養リスクありとは、低栄養かもしれないとスクリーニングツールで判定されたということを指し本稿では使用しました。一方で、「低栄養リスク」という言葉は、今は低栄養ではないが将来低栄養になるリスクがあるという意味でも用いられる表現です。文脈に注意が必要です。
表現型項目
スクリーニングで低栄養リスク(低栄養かもしれない・スクリーニング陽性)と示唆された患者には、GLIM基準の表現型項目である3つの指標を評価します。アセスメントラウンドです。表現型項目では、患者の身体状態に現れる低栄養の兆候を評価します。
1.体重減少
意図しない体重減少は低栄養の重要な徴候です。GLIM基準では一定以上の体重減少を低栄養の表現型として定義しており、例えば過去6か月で>5%、または6か月超で>10%の体重減少が該当します。非意図的な減少を指し、患者や家族からの問診やカルテ上の体重記録から把握します。日常診療では体重測定値の推移を確認し、浮腫の変動など体液バランスの影響も考慮しながら評価します。
かかりつけ患者であればカルテに過去の体重が記録されていることが多いですが、初診患者では過去の体重を聞き取り情報を得ることが一般的です(セルフレポート)。適切に時期を問い、患者が把握している自身の体重を聞き出すとよいでしょう。要介護高齢者等であれば、介護サービス利用中の記録に体重が残っています。セルフレポートできない場合は、労を惜しまずにかかりつけ介護サービス事業所またはケアマネージャーにコンタクトをとることをお勧めします。かかりつけ医からの診療情報として過去の体重が提供される可能性が高いとは言えませんが、今後電子カルテの共用が標準化されれば、記録された体重を利用することができるようになります。
2.低BMI
低体重(低BMI)も低栄養の指標の一つです。BMI(体格指数)は体重(kg)を身長(m)二乗で割った値で、一般に18.5 kg/m2未満が痩せとされますが、GLIM基準では年齢や地域に応じた閾値が提案されています。アジア人の場合、70歳未満ではBMI<18.5、70歳以上ではBMI<20をアセスメント時のカットオフとしています。この基準に該当するかを確認するため、身長と体重を測定してBMIを算出します。
入退院センター等の面談のタイミングで実測できることが理想ですが、実臨床では実測以外に身長の自己申告ということもあり得ます。日本人の自己申告身長は精度が高く、系統的レビュー(doi: 10.11236/jph.23-020)によると、平均差はおおむね1cm未満(わずかに過大報告)だったとの報告を踏まえると、自己申告体重がGLIM低栄養診断(低栄養か否か・重症度はどうか)に及ぼす影響は非常に小さいことが想像できます。
3.筋肉量減少
骨格筋量の減少は、低栄養に伴う体組成の変化を反映する代表的な指標です。1970年代に提唱されたSGAにも筋肉量減少をみることが含まれていますし、近年の他の低栄養診断基準のすべてに低骨格筋量アセスメントの重要性が強調されています。GLIM基準では客観的な身体組成評価による筋肉量減少の存在を優先して評価します。
評価方法としては、DEXA(二重エネルギーX線吸収法)やBIA(生体インピーダンス法)、超音波、CT/MRI画像解析などが挙げられます。これらの精密測定が難しい場合、または対象者に適用しやすいカットオフ値の根拠が乏しい場合は、代替として下腿周囲長や上腕周囲長の測定値で判断することがすすめられます。または、代替として身体診察(physical examination)によって筋量減少を判断できます。
GLIM基準で低栄養を診断するプロセスにおける筋肉量減少の評価方法については、別のコラムでもう少し詳しく解説します。
※身体診察はトレーニングされた臨床栄養専門家が実施するアセスメント手法の一つです。
病因項目
GLIM基準で低栄養を診断するには、表現型項目に加えて病因項目(原因に関する項目)の評価が必要です。病因項目には、低栄養を引き起こす要因を評価する項目として、栄養摂取不足・消化吸収不良と炎症・疾患負荷の2つが挙げられています。低栄養は栄養素・熱量摂取不足または需要の増大の結果引き起こされますので、該当する原因が存在することが、低栄養状態を裏付ける条件となります。
1.栄養摂取不足・消化吸収不良
食事摂取量の低下や消化・吸収障害は、低栄養の主要な原因の一つです。十分な熱量や栄養素が摂取できない状況が持続すると、健常者でも体重が減少、体組成が変化して低栄養に陥ります。GLIM基準では具体的には「必要量の<50%の摂取が1週間以上続く」あるいは「何らかの摂食量低下が2週間超続く」こと、または慢性的消化管疾患による栄養吸収障害があることを基準としています。
食事量の推定は正確にできません。(正確であることを求めすぎる必要もないと思います。)しかし、最善の方法の一つとして自己申告に基づく摂食量の変化(普段の食事量に比べてどうなのか)、多角的な意見(家族等食事をともにする人の主観)、管理栄養士による食事状況問診などを奨めます。消化吸収の面では、慢性膵炎や短腸症候群、炎症性腸疾患など栄養吸収に影響を及ぼす疾患の有無にも留意します。持続する下痢や高度の便秘・嚥下障害・通貨障害も消化吸収に影響する疾病といえます。栄養摂取量を減らすような消化器疾患なのか、病名ではなく病態で考えます。
2.炎症・疾患関連要因
疾患に伴う炎症や代謝亢進も低栄養の重要な要因です。慢性または急性の疾患によって生じる全身性炎症反応や代謝ストレスは、食事摂取量が確保されていても体タンパクの異化亢進を招き、体重減少や筋肉量減少を引き起こします。GLIM基準では、慢性疾患(がん、慢性心不全、COPD、慢性腎不全、肝硬変、リウマチ性疾患など)による炎症状態や、急性疾患・外傷(重症感染症、大手術、熱傷、外傷など)に伴う高度の炎症・ストレス状態が該当します。
例えばがん患者や重症感染症患者ではサイトカイン産生を伴う炎症反応により食欲低下や安静時代謝量増加が生じ、栄養状態の悪化が加速します。また心不全やCOPDなどでは慢性的な炎症や筋タンパク分解亢進(悪液質の一因)が見られます。こうした疾患関連低栄養では、原疾患の治療と併行して栄養介入を行うことで臨床転帰の改善が期待できます。なお、炎症や疾患負荷の有無は血液検査(CRPやアルブミン値など)や臨床所見から総合的に判断します。CRPやアルブミン値のような炎症関連バイオマーカーが異常かどうかだけで判断しないように気を付けてください。
また、GLIM公式論文では、様々な疾患を炎症・疾患関連要因として挙げています。病名の存在だけで判断するのではなく、栄養状態を悪化させるほどの状態かという視点も大切です。
診断と重症度判定
GLIM基準に基づく低栄養の診断プロセスをまとめると、まずスクリーニングで低栄養リスク患者(低栄養かもしれない患者)を見いだした後、表現型項目(体重減少・低BMI・筋肉量減少)のうち少なくとも1つと、病因項目(摂取量/消化吸収低下・炎症/疾患)のうち少なくとも1つが当てはまれば低栄養と確定診断します。
診断時には各項目の該当状況をチェックリストのように確認し、どの組み合わせで基準を満たしたかを記録すると実践的です。日本の栄養管理計画書例として、厚労省は既にGLIM基準の該当項目を記載する例を示しています。
診断後は、表現型項目の程度から重症度(Stage 1: 中等度低栄養、Stage 2: 重度低栄養)を判定します。
重症度判定は表現型項目である体重減少率、BMI、筋肉量の3つで行い、いずれか一つでも重度基準に該当すれば重度低栄養と判定できます。まだアジア人向けの完全な重症度診断カットオフ値が明らかになっているわけではありませんが、以下の値を用いた大規模研究では、日本人を対象としたGLIM基準適用の妥当性が報告されていますので、以下の値は活用する価値があると思われます。
| 体重減少 | >10%/6か月または>20%/6か月超 |
| 低BMI | 70歳未満では17.0 kg/m2, 70歳以上では17.8 kg/m2 |
| 低筋肉量 | 中等度低栄養の値から10%小さい値(下腿周囲長を活用した場合) |
まとめ
GLIM基準は、世界共通の低栄養診断フレームワークとして、初心者でも段階的にアプローチしやすい構成になっています。まず適切なスクリーニングでリスク患者を逃さず拾い上げ、次に表現型・病因の両面から評価して低栄養かどうかを判断します。最後に重症度を見極めることで、患者ごとのリスクに応じた栄養管理計画を立てる指針となります。GLIM基準を臨床で使いこなすことで、低栄養状態の見逃しを減らし、栄養介入による患者予後の改善に繋げていきましょう。
参考文献
1.Cederholm T, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. Clin Nutr. 2019 Feb;38(1):1-9.
2. Barazzoni R, et al. Guidance for assessment of the muscle mass phenotypic criterion for the Global Leadership Initiative on Malnutrition (GLIM) diagnosis of malnutrition. Clin Nutr. 2022 Jun;41(6):1425-1433.
3. Mori N, et al. Prognostic implications of the global leadership initiative on malnutrition criteria as a routine assessment modality for malnutrition in hospitalized patients at a university hospital. Clin Nutr. 2023 Feb;42(2):166-172.