著者:吉村芳弘(熊本リハビリテーション病院サルコペニア・低栄養研究センター)
医療・介護の現場において、高齢者の虚弱化、いわゆるフレイルやサルコペニアへの対応は日常的な課題となっています。しかし、2025年という超高齢社会の節目を迎え、私たちの筋肉に対する認識は大きな転換を迫られています。
これまで私たちは、サルコペニアを高齢期における身体機能の喪失、すなわち「疾患」として捉え、診断と治療を行ってきました。しかし、アジアサルコペニアワーキンググループ(AWGS)が新たに発表したAWGS 2025コンセンサスは、その視座をより高次な概念である「マッスルヘルス(Muscle Health)」へと引き上げました[1]。
マッスルヘルスとは、単に筋肉量が多いか少ないかという量的議論にとどまりません。筋力、筋質、身体機能、そして代謝・内分泌機能までを包含した包括的な健康状態を指します。本稿では、この新しい概念がいかにして明日の診療を変えうるのか、最新のエビデンスとAWGS 2025の変更点を紐解きながら解説します。
1. マッスルヘルスの構成要素と臨床的意義
マッスルヘルスを臨床で評価するためには、従来の「筋肉量」一辺倒の考え方から脱却する必要があります。AWGS 2025および関連研究が示唆する現代的な筋肉の評価軸は、以下の多層的な構造を持っています(図)。
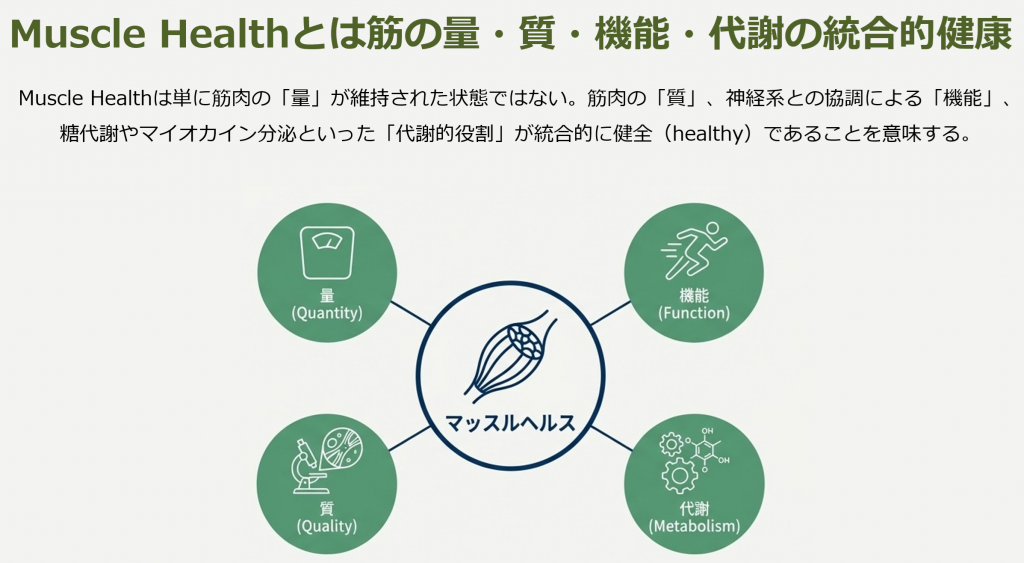
1-1. 量的評価(Quantity)と新たな視点
筋肉の絶対量は依然として重要ですが、それだけでは不十分です。AWGS 2025では、従来の身長補正(ASM/Height2)に加え、BMI補正(ASM/BMI)が採用されました。これは、体格(体脂肪)に対する筋肉の相対的な割合を評価するためです。BMIが高い肥満傾向の患者では、体重を支えるために絶対的な筋肉量は維持されがちですが、脂肪過多に埋もれた相対的な筋不足、すなわちサルコペニア肥満を見逃さないための重要な視点です。
具体的なカットオフ値(BIA法)として、新設された50〜64歳(中年期)では、ASM/BMIは男性0.90 m2未満、女性0.63 m2未満と設定されました。一方、65歳以上では男性0.83 m2未満、女性0.57 m2未満が基準となります。
1-2. 質的評価(Quality)と代謝機能
近年、最も注目されているのが筋質です。加齢や炎症により筋線維内および筋線維間に脂肪が蓄積する異所性脂肪は、インスリン抵抗性を惹起し、糖尿病や心血管疾患のリスクを高めます。筋肉はマイオカインを分泌し、全身の臓器と対話する最大の内分泌器官でもあるため、筋質の低下は全身の代謝異常に直結します。
臨床的には、BIA法(生体電気インピーダンス法)で測定できる位相角(Phase Angle)などは有用なマーカーとなるでしょう。位相角は細胞膜の構造的完全性(integrity)を反映し、筋量の減少に先行して低下することが知られており、マッスルヘルスの早期低下を捉える鋭敏な指標となります。
1-3. 機能的評価(Function)の位置づけ
今回の改訂における大きなトピックの一つが、サルコペニアの確定診断基準から身体機能(歩行速度など)が除外されたことです。
これは身体機能を軽視しているわけではありません。むしろ、歩行速度などが疼痛や認知機能など筋肉以外の要素に左右されやすいため、サルコペニアを純粋な筋不全(Muscle Failure)として定義し直した結果です。身体機能は、診断後の重症度判定や、介入効果を見るためのアウトカムとして、より適切な位置に再配置されました。これはGLIS(Global Leadership Initiative in Sarcopenia)の方向性とも一致しています。
2. ライフコース・アプローチによる早期発見
マッスルヘルスを維持するためには、高齢になってからの対応では遅すぎます。AWGS 2025では、診断対象年齢を50歳〜64歳(中年期)へ拡大しました。
2-1. 50代からの予備能評価
30代から始まる筋量減少は、50代で加速し臨床的な意味を持ち始めます。この時期に活動性が高く、ADLが自立していても、同年代と比較して筋力や筋量が低下している場合、それは将来のフレイルリスクを示す予備能の低下です。
具体的には、50〜64歳における握力のカットオフ値として、男性34.0kg未満、女性20.0kg未満という、高齢者(65歳以上:男性28.0kg未満、女性18.0kg未満)よりも高い基準が設定されました。これは、現役世代に対する早期警告としての意義を持ちます。
3. マッスルヘルスを高める介入戦略
診断の目的は、適切な介入につなげることです。マッスルヘルス改善のためには、栄養と運動の質にこだわった戦略が必要です。
3-1. 栄養療法:同化抵抗性を打ち破る
高齢者の筋肉は、栄養刺激に対して反応が鈍くなる同化抵抗性の状態にあります。これを克服するには、若年者以上のタンパク質摂取が必要です。
具体的には、1.2〜1.5g/kg/日を目安とし、特に筋合成のスイッチを入れるロイシントリガーを作動させるため、1食あたり20g以上のタンパク質摂取が推奨されます。多くの高齢者で不足しがちな朝食・昼食へのタンパク質付加が鍵となります。
また、食事摂取が困難な場合、筋合成促進と分解抑制の両作用を持つHMB(β-ヒドロキシ-β-メチル酪酸)や、筋機能に関与するビタミンDのサプリメント活用も、エビデンスに基づいた有効な選択肢です。
3-2. 運動療法:強度と速度の最適化
高齢者だから無理をさせないという配慮は、時としてマッスルヘルス改善の機会を奪います。
神経系を活性化し、萎縮しやすい速筋線維を動員するためには、1RMの70〜80%程度の高強度負荷が必要です。あるいは、軽めの負荷であっても挙上動作を可能な限り速く行うパワートレーニングは、転倒予防に直結する瞬発力を効率的に高めることができます。
3-1. リハビリテーション・栄養・口腔の連携
介入の効果を最大化するためには、単独のアプローチでは限界があります。ここで重要となるのが、運動療法とリハビリテーション、低栄養診断のGLIM基準の活用と個別化された栄養サポート、口腔管理を一体化させたトライアド戦略(Triad Strategy)の協働です[2]。 口腔機能の低下(オーラルフレイル・口腔サルコペニア)は栄養摂取を物理的に阻害し、低栄養とサルコペニアの悪循環を加速させます。したがって、歯科専門職による口腔管理を土台とし、管理栄養士による栄養療法、そしてリハビリテーション療法士等による運動療法・リハビリテーションを同時並行で実践するこの包括的アプローチそのものが、超高齢社会におけるマッスルヘルス保持・増進の標準解となります。
結語:予防医学としてのマッスルヘルス
AWGS 2025が提示したマッスルヘルスの概念は、筋肉を単なる運動器としてではなく、全身の健康を守る臓器として捉え直す試みです。
中年期からの早期発見、筋質や代謝機能を含めた包括的評価、そして同化抵抗性を考慮した積極的な介入。これらを臨床に実装することは、認知症や心血管疾患を含む加齢性疾患の予防戦略そのものです。
私たち医療専門職が、この新しい地図を手に、患者さんの筋肉の健康に真摯に向き合うことが、超高齢社会の未来を明るく照らす一歩になると確信しています。
引用文献リスト
[1] Chen LK, et al. A focus shift from sarcopenia to muscle health in the Asian Working Group for Sarcopenia 2025 Consensus Update. Nat Aging. 2025 Nov;5(11):2164-2175.
[2] Yoshimura Y, et al. A triad strategy of rehabilitation, nutrition, and oral management for malnutrition, sarcopenia, and frailty in super-aged societies. Nutrition. 2025 Sep 15;142:112959.
本記事は仲谷鈴代記念栄養改善活動振興基金の支援を受けています