2025/3/31公開 著者:坂口達馬
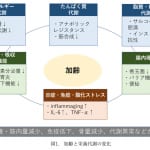
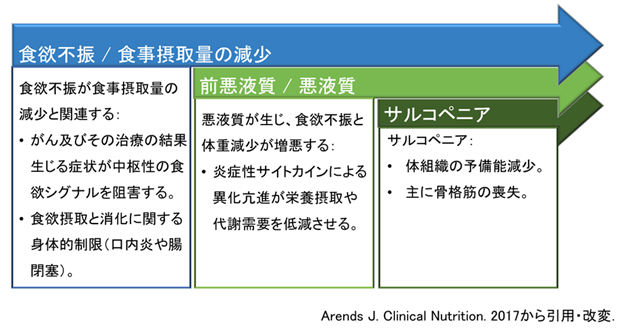
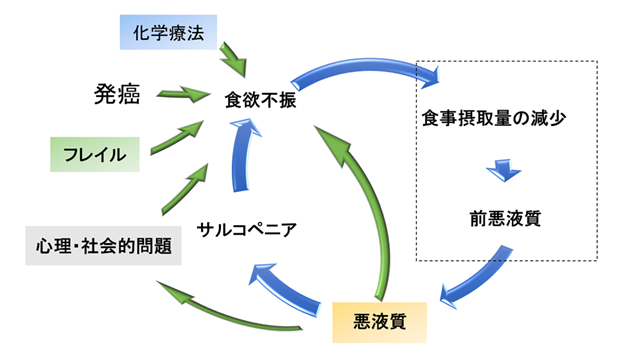
がん関連の低栄養は「食欲不振→食事摂取量の減少→体重減少→筋肉量の減少→サルコペニア」の順に進む線形モデルで説明されてきた(図1)。食欲不振にアプローチし、食事量の減少を補い、体重減少を防ぐこと、それがサルコペニアの進展を阻止し、がん治療成績の向上を図る対策の要点になる。そのために、原則として全がん患者に低栄養対策が行われるべきである。一方、高齢者は発がん前からサルコペニアやフレイルという栄養障害を有していることが多い。サルコペニアやフレイルを有する高齢者が、がんに罹患する。認知機能、嚥下機能、口腔機能、消化吸収能の低下は食事摂取困難を増強し、運動能の低下がサルコペニア対策を阻害する。心理社会的な問題も食欲不振の原因として重要である。特に高齢者では、低栄養の論理は線形ではなく環状(らせん状)である(図2)。線形モデルは因果関係が明瞭だが、環状モデルは複雑である。「なぜ(Why)?」ではなく「どのように(How)?」と相手の問題の複雑性に思いをはせることから共感が生まれる。どのように対処していくか、治療者と患者が同じ絵を見て語り合えるようになればいい。
がん患者に低栄養または悪液質診断を行い、基準を満たす場合は栄養治療を行うのが国際的なコンセンサスである。アジア人の悪液質基準がAsian Working Group for Cachexia(AWGC)から提案された。AWGC基準は、1.慢性疾患の存在、2.体重減少または低body mass index(BMI)を必須とし、3.食欲不振、低握力(男性<28 kg、女性<18 kg)、CRP上昇(>0.5 mg/dL)の3項目のうち1つ以上を満たすというものである。2. のカットオフは暫定的に、体重減少率>2%(3~6カ月間)、BMI<21 kg/m2とされている。AWGC基準には、診断にあたり浮腫の存在に注意するという文言がある。浮腫の存在は、体重や下腿周囲長による筋肉量減少の評価を不正確にさせると同時に、進行がん患者の独立した予後因子でもある。大量の胸腹水は、体重を10%以上増加させることも少なくない。低栄養、悪液質診断にあたり、ベッドサイドで身体所見をとり、臨床推論を行う重要性が強調されている。AWGC基準を用いれば、従来基準より早期から栄養治療を開始する機会が増加するであろう。少量で高カロリーの食事や、嗜好に合わせた食事内容の工夫が有効である。また、栄養補助食品(経口栄養補助:ONS)を活用し、必要な栄養素を補填することが推奨される。
一方、緩和ケアにおいては悪液質が高度に進行した「不応性(不可逆的)悪液質」を診る機会が多い。この状態では、日中の半分以上の時間を臥床して過ごすようになっており、予後予測は概ね3か月未満である。代謝異常が高度で、既に抗がん治療は奏功しなくなっている。それ以前の目標栄養量である25~35 kcal/kg/日を目標とした高カロリー輸液は過剰投与となりやすく、胸水貯留などの有害事象が生じやすい。不応性悪液質に関する問題は以下のように考えている;1)医療者によって不応性悪液質と判断する時期に大きく差があること、2)不応性と判断した後の適切な介入方法に関するコンセンサス形成が不十分なこと。結果として多職種連携が阻害され、ケアプランの策定が進まない。不応性悪液質の診断基準に関するコンセンサスを形成し、医療現場へフィードバックする試みが求められている。